Pierre Dostie, ts, MSS, ancien directeur des clientèles en Santé mentale, Dépendances, Enfance-jeunesse-famille, et Santé publique, au CSSS de Jonquière.

Le diagnostic est accablant. Entre 2014 et 2018, le ministre libéral, le Dr Gaétan Barrette, a fait des dommages considérables au système de santé et de services sociaux du Québec. La coupe de 30% dans les budgets de la santé publique, déjà sous-financée, ainsi que la négligence à mettre en application les recommandations à la suite de la campagne de vaccination contre le H1N1, ont par exemple grandement contribué à engluer la réponse du Québec à la pandémie de la COVID-19. Sans compter l’impact de la mise en place du monstre administratif que sont les CISSS et les CIUSSS, qui centralisent tout et qui privent les populations et les installations locales de toute prise de décision, et de l’agilité requise en pareille situation. Pour couronner le tout, la mise en place d’une véritable médicocratie est venue annuler tous les efforts déployés 10 ans auparavant pour favoriser la collaboration interprofessionnelle et intersectorielle, ainsi que la prévention.
La santé est sacrifiée à la maladie, les citoyen·ne·s aux patient·e·s, les équipes de soins aux docteur·e·s
Plusieurs expert·e·s le confirment d’ailleurs, nous avons assisté à des reculs importants depuis 2014 :
- Virage d’une approche préventive et interprofessionnelle en développement vers une approche médicale curative. Depuis 2004, le réseau tentait de placer les citoyen·ne·s au centre d’un environnement favorable et préconisait l’autonomie et la mobilisation du milieu pour préserver la santé. Depuis 2014, on place le médecin des cliniques privées au centre du système, en position hiérarchique sur l’ensemble du personnel soignant, pour traiter les patient·e·s.
- L’indicateur de l’état de santé de la population a fait place au nombre de patient·e·s pris·e·s en charge par chaque médecin. En d’autres mots, ce n’est plus l’équipe, de concert avec l’environnement, qui soutient la personne en santé, c’est le ou la docteur·e qui traite les malades et qui mobilise selon ses priorités l’ensemble du personnel.
- Cette approche centrée sur les docteur·e·s, l’hôpital comme lieu d’intervention et la prescription de médicaments comme principale modalité de traitement, même si elle a été décriée par nombre de médecins d’ailleurs, au moment où le gouvernement s’apprêtait à adopter les lois 10 et 20, a été l’assise sur laquelle on a pu justifier les augmentations faramineuses de revenus des médecins, en particulier des spécialistes. La recette parfaite pour une croissance exponentielle des coûts en santé.
Enfin, la fusion des établissements en un seul par région, a donné naissance à des monstres administratifs qui ont éloigné les gestionnaires du terrain, de leur personnel et des besoins des populations desservies. L’uniformisation des services mur à mur tranche avec la volonté antérieurement expérimentée avec succès, d’adapter la dispensation des services aux besoins des populations et des communautés, grâce à la flexibilité que confère l’imputabilité locale. Une gouvernance autocratique centralisée vient compléter ce désastre, qui voit le ministre s’impliquer dans la micro-gestion, éclipsant et neutralisant du coup les dirigeants locaux et régionaux.
Sans compter les compressions budgétaires (plus de 70 M$ en 7 ans dans la seule région du Saguenay—Lac-Saint-Jean, dont 10 M$ en 2018) qui ont enlevé de la marge de manœuvre au CIUSSS, grandement affecté l’accessibilité et la qualité des services et se sont traduit par l’abolition de nombreux postes bien payés.
Catastrophe annoncée
Le résultat est catastrophique : les services se sont éloignés des gens, les intervenant·e·s sont épuisé·e·s, quand ils et elles ne sont pas en détresse psychologique. Les gestionnaires dépriment, privés de l’essentiel dont ils et elles ont besoin pour remplir leur mandat, soit l’autonomie décisionnelle, le contrôle sur leur budget et le soutien des directions.
L’ensemble du personnel est quasiment traumatisé par cette contre-réforme. Un système autoritaire est venu tuer toute velléité d’initiative et de créativité. Le taux d’absence maladie est monté en flèche. Chacun·e se retranche dans ses tâches. Les gestionnaires de premier niveau, déjà en détresse psychologique, ont vu augmenter leurs responsabilités et diminuer le temps passé à soutenir leur personnel. Le ministre Barrette avait dit qu’il voulait que le message passe de haut en bas quand il avait une directive à faire appliquer. Il avait averti qu’il ne tolèrerait pas les déviant·e·s. Aujourd’hui, il n’est plus là et nous vivons avec sa démolition en héritage.
Le moral des troupes était donc au plus bas quand le combat contre la pandémie de la COVID-19 a été amorcé. La santé publique était démantelée, les effectifs en soins étaient déjà dispersés, épuisés et démobilisés. Le Dr Barrette a prétendu nous faire économiser en coupant dans les structures et les programmes « qui n’apportaient rien de plus aux patients ». Combien aurions-nous économisé si nous avions eu l’équipement nécessaire pour dépister, tracer, isoler, et si nous avions eu le personnel en nombre suffisant et motivé, et si nous avions eu l’agilité nécessaire pour décider localement selon les particularités de nos populations et de nos territoires ? Pourtant, l’Institut national de la santé publique (INSPQ), que s’est employé à amputer le Dr Barrette, avait fait la démonstration depuis longtemps, que la maxime selon laquelle « il vaut mieux prévenir que guérir » est payante, même sur le plan budgétaire.
Remettre le système à l’endroit
Pourtant, dans les années 2006 à 2014 le réseau avait travaillé sans relâche pour implanter une véritable réforme, un virage santé qui avait fait l’objet d’une grande mobilisation et d’un consensus préalable, basés sur les meilleures connaissances scientifiques et les meilleures pratiques de par le monde. Des projets cliniques ont été élaborés en collaboration avec les partenaires du milieu, des trajectoires de service concertées ont été mises en place, une mobilisation intersectorielle sur les déterminants de la santé au sein d’un Réseau local de services a été favorisée et encouragée. Le tout, en certains endroits comme au CSSS de Jonquière, encadré par une structure démocratique représentative mise en place par le milieu et relevant du CA du CSSS. Cette réforme n’a peut-être pas su répondre aux besoins des grands centres comme Montréal ou Québec, mais elle avait été prise au sérieux en région et elle avait fait ses preuves, probablement parce qu’elle a pu s’incarner auprès d’une population, au sein de territoires définis avec des partenaires clairement identifiés. Une réforme que le gouvernement libéral et le Dr Gaétan Barrette ont fait virer à 180 degrés.
Sans nécessairement revenir aux anciens CSSS, il serait aujourd’hui nécessaire de consulter les cadres, le personnel et les milieux et partenaires concernés, afin de mettre en place des unités de services à échelle humaine, qui favorisent la collaboration inter-programme et interprofessionnelle, et qui assurent un niveau de décision local en collaboration avec les organismes communautaires et les autres partenaires des secteurs desservis.
Aussi, il y a lieu de stabiliser le financement en modifiant la règle du per capita qui défavorise les régions en déficit démographique, comme le sont la plupart des régions périphériques. Même en l’absence de coupe dans le ministère, une région comme le Saguenay—Lac-Saint-Jean peut devoir subir une perte de plusieurs millions chaque année, si sa démographie est déficitaire, alors que l’offre de services est plus coûteuse en région à cause de la dispersion de la population et des déplacements. Cela fait des décennies que cette règle injuste est dénoncée.
Il faudra par ailleurs réinvestir en santé publique (dont le budget a été coupé de 30% nous le répétons) et remobiliser nos intervenant·e·s et nos communautés vers une approche préventive, communautaire et de travail en équipe, en leur reconnaissant l’autonomie clinique tellement nécessaire. L’action intersectorielle concertée (avec les municipalités, l’éducation, les ministères, les organismes communautaires, etc.) sur les déterminants de la santé a besoin d’être relancée et surtout qu’on lui fournisse les moyens de ses ambitions (expertise, financement, etc.) dans le respect de l’autonomie territoriale.
La meilleure façon de ramener les coûts des services médicaux à des niveaux acceptables, tout en recadrant le travail de l’ensemble des professionnels, serait de rattacher les médecins des cliniques dites privées aux CISSS et CIUSSS et de donner aux gestionnaires de ces établissements le mandat clair de coordonner l’ensemble des équipes de soin dans un esprit de collaboration interprofessionnelle. Ainsi, le salariat s’appliquerait aux médecins, comme c’est le cas pour ceux et celles qui y sont déjà (en CLSC) et qui travaillent en équipe multidisciplinaire avec une approche communautaire. Enfin, il y a lieu de renforcer les actes partagés des infirmières cliniciennes et praticiennes, et d’augmenter leur nombre, afin qu’elles interviennent en première ligne pour soutenir la prévention, traiter les pathologies mineures et référer au médecin lorsque nécessaire.
La pandémie a révélé et accentué les inégalités de santé, ainsi que notre dépendance envers l’industrie pharmaceutique, principalement étrangère. Que ce soit pour l’accès au matériel de protection, à la production et la distribution des médicaments, à la production de vaccins ou à la protection que procure au meilleur coût une assurance médicament universelle, la proposition de Pharma-Québec et d’un régime d’assurance-médicament universel de Québec solidaire est plus pertinente que jamais.
La mise en place des CISSS et des CIUSSS a achevé d’éliminer les postes de citoyen·ne·s élu·e·s sur les Conseils d’administration. Il y aurait lieu de rétablir ces postes électifs, basés sur une représentation reflétant la diversité de la composition et des besoins des populations desservies, tout en assurant aux travailleureuses une représentation.
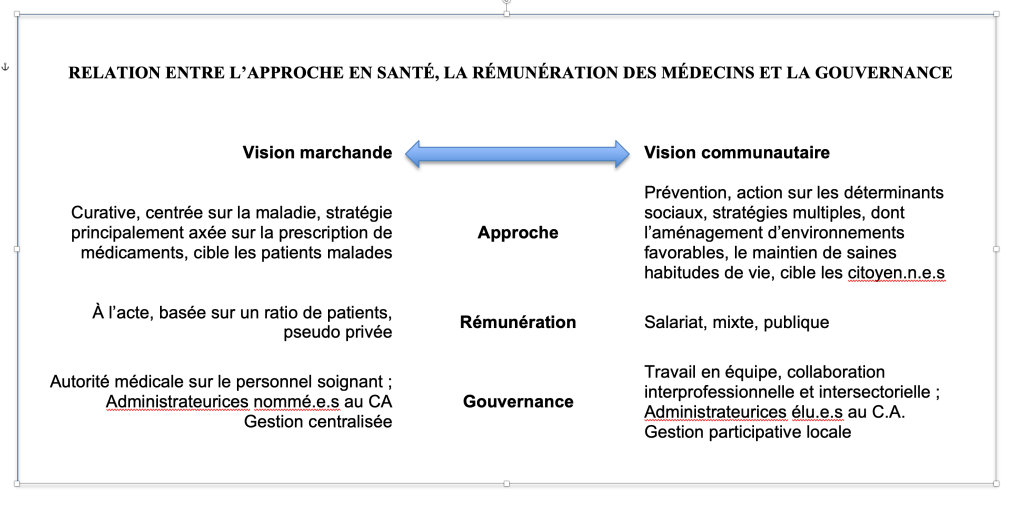
Le lien étroit entre l’approche en santé, le statut des médecins et le type de gouvernance
Il faut bien reconnaître qu’à la base, ce qui fonde l’ensemble du système, c’est la philosophie, la vision de la santé et l’approche qui en découle. Une approche holistique, préventive et communautaire favorisera la prévention et le travail en équipe, au sein d’un système entièrement public où médecins et autres professionnels rémunérés à salaire collaborent avec les autres acteurices du milieu pour agir sur l’environnement et sur les facteurs favorables à la santé, pour les citoyen·ne·s autour desquels pivote l’ensemble du système.
C’était à peu près le beau projet qui a motivé la création des CLSC dans les années 1970, qui se voulaient être « la porte d’entrée du réseau de la santé ». Ne voulant pas travailler à salaire, les médecins se sont précipités dans la mise en place de cliniques dites privées qui ont poussé comme des champignons et ont négocié des conditions de rémunération à l’acte. Comme l’État a tardé à compléter le réseau des CLSC, on s’est retrouvé inondés de cliniques dites privées dont l’accessibilité les soirs et fins de semaines n’est pas assurée, ce qui porte la plupart des gens à se présenter aux urgences, avec leurs gros ou petits ennuis de santé, avec l’effet d’engorgement que l’on connaît.
Nous voilà donc à l’opposé de ce qui avait été prévu au départ, avec un système éclaté, où domine l’approche curative, le plus souvent axée sur l’approche médicamenteuse, encouragée en cela par l’industrie de la maladie et du médicament, où la plupart des médecins pratiquent en marge du système public et sont rémunérés à l’acte, et auxquels on subordonne l’action des autres professionnels de la santé, incluant ceux du système public, comme c’est le cas pour les cliniques GMF où les infirmières, les t.s., les nutritionnistes, etc. ont été placé·e·s sous l’autorité des médecins entrepreneur·e·s. Un tel système pivote autour de l’autorité médicale qui contrôle l’ensemble des actes sur les patient·e·s malades dont la comptabilité est une condition de leur rémunération.
Un cercle vicieux curatif (patient·e, maladie, médicament, paiement à l’acte, contrôle médical) qu’il faut avoir le courage de rompre pour faire place à un cercle vertueux préventif (citoyen·n·e, santé, environnement, salariat ou mixité, collaboration).
Le tableau suivant résume le lien étroit entre le mode de rémunération des médecins, l’approche en santé/maladie et la gouvernance du système.